ناباروری و نازایی درمان می شود. با روش هایی مثل تلقیح درون و خارجی رحمی، تزریق اسپرم داخل تخمک، اهدای جنین و دهها روش دیگر که در ابتدا باید بدانیدبدن شما شرایط کدامیک را برای باردار شدن می پزیرد.
درمان ناباروری و نازایی با جراحی
امروزه برای درمان ناباروری از روش های نوین ابداعی استفاده می شود. این تکنیک ها که بسته به علت ناباروری در زوجه به کار گرفته می شوند. تنوع زیادی دارند. در ادامه تمامی راههای درمان ناباروری و نازایی را برایتان خواهیم گفت.
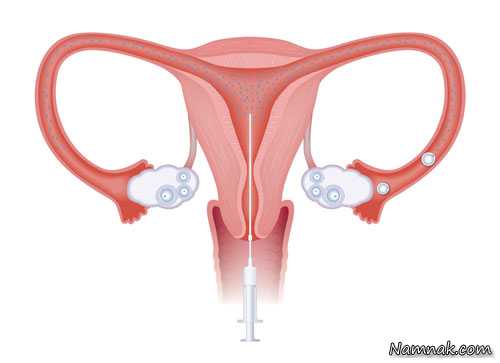
درمان ناباروری و نازایی با IUI یا تلقیح درون رحمی
درمان ناباروری و نازایی با آی یو آی
IUI یا تلقیح درون رحمی در دو صورت به کار می رود؛
در مواردی که مرد مشکلاتی مانند کمی حجم مایع اسپرم، کم بودن تعداد اسپرم، کمی تحرک اسپرم یا کاهش میل جنسی دارد.
در مواردی که زن مشکلات ترشح گردن رحم و اختلال ایمنی منجر به ناباروری دارد یا به علت درد و شرایط خاصی مانند واژینسیموس امکان مقاربت طبیعی وجود ندارد.
این
روش نسبتا ساده و بدون درد است و در مطب پزشک و بدون نیاز به بیهوشی نیز
قابل انجام است. در این روش مایع اسپرم مرد تهیه می شود. در عین حال در
آمیزش طبیعی حدود 10 درصد از اسپرم ها از واژن به گردن رحم می رسند اما با عمل IUI تعداد بیشتری از اسپرم های با کیفیت مناسب به داخل رحم راه می یابند و احتمال باروری افزایش می یابد.
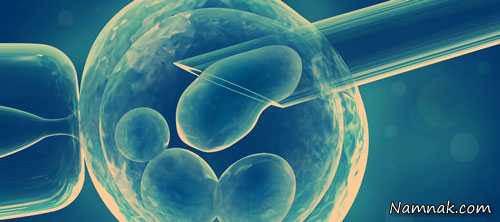
درمان ناباروری و نازایی با لقاح خارجی رحمی (IVF)
روش درمان ناباروری و نازایی با لقاح خارجی رحمی (IVF)
در تمام مواردی که شرایط رسیدن اسپرم به تخمک در رحم فراهم نباشد مانند انسداد لوله های رحمی، چسبندگی های حفره لگنی، تعداد کم اسپرم و تحرک پایین اسپرم از روش IVF استفاده می شود.
به این ترتیب که روز
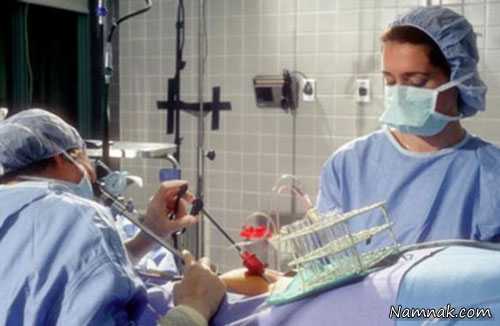
عمل، نمونه اسپرم از مرد و تخمک تحت یک بیهوشی کوتاه و موقت از زن گرفته
می شود، سپس اسپرم و تخمک در آزمایشگاه جنین شناسی در محیط کشت مجاور
یکدیگر قرار داده می شود تا اسپرم خودش وارد تخمک شده و آن را بارور کند.
به تخمک لقاح یافته، جنین گفته می شود. جنین تک سلولی شروع به تقسیم می کند
و یک جنین چندسلولی ایجاد می شود. جنین پس از 48 تا 72 ساعت به رحم زن منتقل می شود تا در آنجا لانه گزینی کند و بارداری انجام شود.
در
این روش می توان مراحل انجام عمل IVF را به چهار مرحله تقسیم کرد. مرحله
اول، تحریک تخمدان، مرحله دوم، تخمک گیری، مرحله سوم: لقاح اسپرم و تخمک،
مرحله چهارم: انتقال جنین.
یکی از مزایای IVF این است که قبل از انتقال جنین،
عمل لقاح قابل مشاهده است و در صورتی که اسپرم با تخمک لقاح پیدا نکند، می
توان در نوبت های بعدی شرایط لقاح را تغییر داد. مزیت دیگر IVF این است که
اگر یک بیمار فاقد لوله های رحمی باشد نیز بدون مشکل، عمل IVF انجام می
شود، اما محدودیت IVF آن است که میزان بارداری در زنان بالای 40 سال به علت پایین بودن کیفیت تخمک های زن کاهش می یابد.
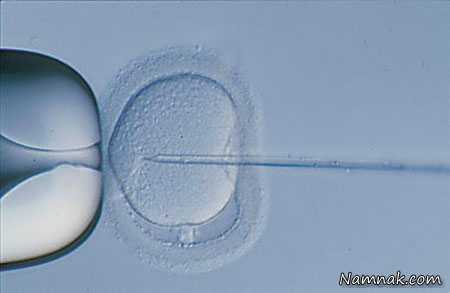
درمان ناباروری و نازایی با میکرواینجکشن یا تزریق اسپرم داخل تخمک (ICSI)
روش درمان ناباروری و نازایی با میکرواینجکشن یا تزریق اسپرم داخل تخمک (ICSI)
روش میکرواینجکشن در مواردی به کار می رود که اسپرم از مرد از نظر تعداد، تحرک یا شکل کیفیت لازم را ندارد. در بعضی موارد هم که چندین مورد عمل IVF انجام شده و به نتیجه نرسیده سات از عمل میکرواینجکشن استفاده می شود. به طور کلی در این روش، یک اسپرم در محیط آزمایشگاه به داخل یک تخمک تزریق می شود که به دنبال آن لقاح و تقسیم سلولی صورت می گیرد و جنین تشکیل می شود. میکرواینجکشن نیز مانند IVF شامل چند مرحله تحریک تخمدان، تخمک گیری، تزریق اسپرم داخل تخمک و لقاح و انتقال جنین است.
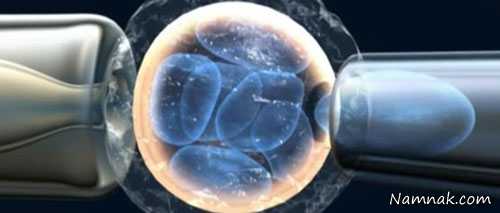
درمان ناباروری و نازایی با تشخیص بیش از لانه گزینی جنین (PGD)
می
دانیم افزایش سن مادر و همچنین وجود بیماری های ژنتیکی در زوج های در معرض
خطر می تواند باعث افزایش خطر بروز ناهنجاری های کروموزومی در نوزاد شود.
پیش از این روش های تشخیص ژنتیکی قبل از تولد موسوم به PND برای بررسی
ناهنجاری های کروموزومی جنین قبل از تولد استفاده می شد، اما در صورت تشخیص
ناهنجاری در جنین، تصمیم گرفتن در مورد سقط جنین
برای زوج بسیار مشکل بود و صدمات جسمی و روانی را برای آنها در پی داشت.
اکنون با استفاده از روش های تشخیص ژنتیکی پیش از لانه گزینی موسوم به PGD
می توان از بروز این مشکلات جلوگیری کرد. در این روش 16 الی 18 ساعت بعد از
انجام لقاح، تخمک ها را از نظر لقاح ارزیابی می کنند و آن دسته را که
دارای دو پیش هسته هستند، کشت می دهند و سپس در روز سوم هنگامی که جنین در
مرحله 6 تا 8 سلولی است.
روش تشخیص بیش از لانه گزینی جنین (PGD)
یک
یا دو بلاستومر را جدا کرده و ارزیابی می کنند و به اصطلاح داخل رحم می
کارند. موفقیت درمان با استفاده از این روش به 2 دلیل افزایش می یابد:
جنین انتخاب شده، جنین سالمی است.
از شکل گیری و تولد کودکان با ناهنجاری های ژنتیکی جلوگیری می شود.
معمولا
در مواردی از روش PGD استفاده می شود که فرد بیش از 3 بار عمل IVF یا
میکرواینجکشن انجام داده اما منجر به حاملگی نشده است. حتی در خانم های
بالای 35 سال، در خانم هایی که سقط های مکرر بی دلیل دارند و همچنین برای
تشخیص جنسیت در بیماری هایی مانند هموفیلی که وابسته به جنس است و بروز آن
به خصوص در پسران بیشتر از دختران است، معمولا این روش موفقیت آمیز است.
درمان ناباروری و نازایی با اهدای تخمک
روش اهدای تخمک برای درمان ناباروری و نازایی
در بعضی موارد علل ناباروری به گونه ای نیست که با تجویز دارو یا روش های پیشرفته درمان ناباروری بتوان آنها را رفع کرد. برای مثال، بعضی زنان به خاطر سن بالا، یائسگی زودرس و اختلال دیگر، با وجود سالم بودن ارگان های باروری به علت نداشتن تخمک از مکان باروری محروم اند. در این افراد تنها راه باروری دریافت تخمک اهدایی از یک داوطلب است. در محیط آزمایشگاه تخمک اهدایی توسط اسپرم های مرد که همسر گیرنده تخمک است، لقاح می یابد و جنین حاصله از این لقاح در رحم زن نابارور منتقل می شود. اولین کودک حاصل از اهدای تخمک در جهان در سال 1984 متولد شده است و این روش هم اکنون در کشور ما پس از طی مراحل شرعی و قانونی آن سال هاست که مورد استفاده قرار می گیرد.
نکات مهم در اهدای تخمک
حداکثر
سنی فرد گیرنده تخمک 45 سال است. البته فرد باید کاملا از خطرات باروری در
سنین بالا مطلع باشد و پس از مشاوره های لازم با تخصص و روان پزشک برای
این کار اقدام کند.
لازم است زوجی که می خواهند با روش
اهدای تخمک تحت درمان قرار گیرند، تحت مشاوره باشند و تمام جوانب این کار
اعم از مسائل روحی، روانی، ارث و قانون و سایر مسائل را درنظر بگیرند و با
آگاهی کامل درمان را آغاز کنند.
آزمایش های اولیه پیش از درمان باید به طور کامل انجام شود.
سن
اهداکننده تخمک بهتر است بین 21 تا 34 سال باشد و ترجیحا این فرد قبلا بچه
دار شده باشد، زیرا شانس حاملگی را در فرد گیرنده تخمک بالا می برد.
خصوصیات فیزیکی فرد گیرنده و اهداکننده تخمک مانند رنگ پوست، رنگ چشم، رنگ مو و ساختمان بدنی، بهتر است هماهنگ باشد.
فرد اهداکننده تخمک (Donor) باید از نظر ژنتیکی کاملا سالم باشد، همین طور از نظر بیماری هایی نظیر سفلیس، هپاتیت، ایدز نیز باید مورد بررسی قرار گیرد.
ارزیابی
روان شناختی فرد اهداکننده تخمک توسط یک شخص حرفه ای نیز بسیار توصیه می
شود. این سابقه شامل بررسی سابقه خانوادگی، تحصیلی، ثابت روحی، انگیزه
اهدا، سابقه بارداری سخت، روابط بین فردی، سابقه قضایی و قانونی، سابقه بیماری های روان پزشکی و اختلال شخصیتی است.
همواره
بحث های فراوانی در رابطه با اهداکننده تخمک جریان داشته است که آیا بهتر
است فرد اهداکننده شناخته شده یا ناشناس باشد. بسیاری از دریافت کنندگان
تمایل به دریافت تخمک از اهداکنندگان ناشناس دارند، زیرا تمایل دارند حریم
خصوصی خود را حفظ کنند اما در مقابل عده ای نیز اصرار به شناختن اهداکننده
دارند و برای آنها سابقه اجتماعی، فر هنگی اهداکننده تخمک و ویژگی های
ژنتیکی اش اهمیت زیادی دارد.
موضوع دیگر آشکار کردن یا
پنهان داشتن موضوع از کودک حاصل از این عمل است. در مواردی که بنا بر
ملاحظاتی این حقیقت کتمان می شود، همواره این خطر وجود دارد که حقیقت
ناخواسته آشکار شود. این موضوع به ویژه در مورد خانواده هایی که تفاهم و
توافق در آنها وجود ندارد، بیشتر اهمیت می یابد. به هرحال مهم این است که
استانداردهای سلامت جسمی و روانی در مورد اهداکنندگان رعایت شود و برای
پیشگیری از مشکلات آنی رضایت نامه از اهداکننده و گیرنده دریافت شود.
درمان ناباروری و نازایی با اهدای جنین
نکات مهم اهدای جنین در درمان ناباروری و نازایی
اهدای جنین در دو مورد انجام می شود؛ اول در مواردی که مشکل ناباروری مربوط به مرد است و مرد قادر به تولید اسپرم نیست و به علت ممنوعیت اهدای اسپرم ناگزیر باید از اهدای جنین استفاده شود و دوم در زوج هایی که بنا به هر دلیل، دیگر روش های درمان ناباروری به رغم تکرار، موفق نبوده است، اما زن از نظر سن و ارگان های نگهداری جنین مشکلی ندارد و می تواند یک جنین اهدایی را در رحم خود پرورش دهد. روند اهدای جنین به این ترتیب است که زوجین بعد از مراجعه به مرکز ناباروری و محرزشدن این مسئله که با هیچ کدام از روش های درمان ناباروری امکان درمان شان وجود ندارد، نامه ای برای دادگاه خانواده و پزشکی قانونی دریافت می کنند. پزشکی قانونی و دادگاه بعد از بررسی این مسئله در صورت موافقت مجوز این کار را صادر می کند که زوجین با ارائه مجوز می توانند به مرکز نگهداری جنین های اهدایی مراجعه کنند یا خودشان اهداکننده جنین را معرفی کنند.